Capítulo 11: Actividad Eléctrica Sin Pulso
La actividad eléctrica sin pulso (PEA) es la falta de pulso palpable o contracción cardíaca incluso con una actividad eléctrica cardíaca organizada. Aunque el corazón produce actividad eléctrica organizada, no se produce actividad mecánica. No habrá contracciones de los músculos cardíacos. Cualquier rima organizada sin pulso es PEA (excepto FV, TV y asistolia) e incluye: ritmos idioventriculares, ritmos de escape ventricular, ritmos idioventriculares posdesfibrilación y ritmos bradiasistólicos.
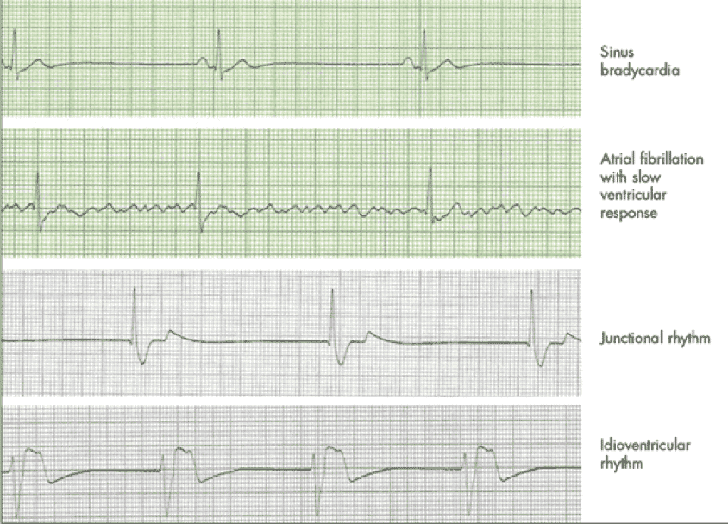
PEA puede ser causado por muchos factores y se representan como H y T:
| H’s |
T’s |
| Hipovolemia– Disminución del volumen sanguíneo |
Neumotórax a tensión: aire en el espacio pleural alrededor del pulmón (el pulmón se colapsa). |
| Hipoxia:disminución de la presión parcial de oxígeno en la sangre. |
Taponamiento: compresión del corazón producida por un exceso de líquido que rodea el corazón. |
| Ion hidrógeno(acidosis) – Aumento de la concentración de iones H en la sangre |
Toxinas: sustancias venenosas |
| Hiper/hipopotasemia: concentración anormalmente alta o baja de potasio en la sangre. |
Tromobosis(pulmonar): formación de un coágulo de sangre que obstruye un vaso sanguíneo en los pulmones. |
| Hipotermia– la temperatura central es inferior a 96,8 F, y la grave es inferior a 86 F |
Trombosis(coronaria): formación de un coágulo de sangre que obstruye un vaso sanguíneo del corazón. |
Escenario: usted es el médico de turno y lo llaman a la sala de emergencias para ver a un paciente que estuvo involucrado en un accidente de motocicleta y ahora no responde.
Evaluación PEA:
- Comprueba la capacidad de respuesta – Golpea y grita «¿Estás bien?» y mira el pecho para ver si se mueve. Compruebe el pulso carotídeo y observe que no hay pulso
- Convoca un código y pon en marcha el equipo de código
Intervenciones PEA:
- Si no hay pulso, inicie inmediatamente las compresiones a un ritmo de 100 compresiones por minuto y deje que el tórax retroceda. 30 compresiones a 2 respiraciones. Una vez que el equipo esté en su sitio, una persona se encargará de las compresiones y otra de las respiraciones utilizando un BVM.
- Conecta el monitor y comprueba si hay ritmo desfibrilable; si no hay ritmo desfibrilable, el paciente está en asistolia o PEA, continúa la RCP durante 2 minutos y obtén acceso IV/IO Gestión: Inicia el algoritmo de parada cardiaca de la derecha si el paciente sigue sin pulso y no responde al SVB
- Una vez obtenido el acceso IV/IO administrar los siguientes fármacos:
- Epinefrina 1 mg IV/IO y repetir cada 3 a 5 minutos
- Mantén la vía aérea avanzada y la capnografía si es necesario
- Haz una pausa y comprueba si hay ritmo desfibrilable. Si no es desfibrilable , continúa la RCP durante 2 minutos e intenta tratar las causas reversibles
El siguiente algoritmo muestra el tratamiento de la parada cardiaca por asistolia/PEA (lado izquierdo del gráfico)
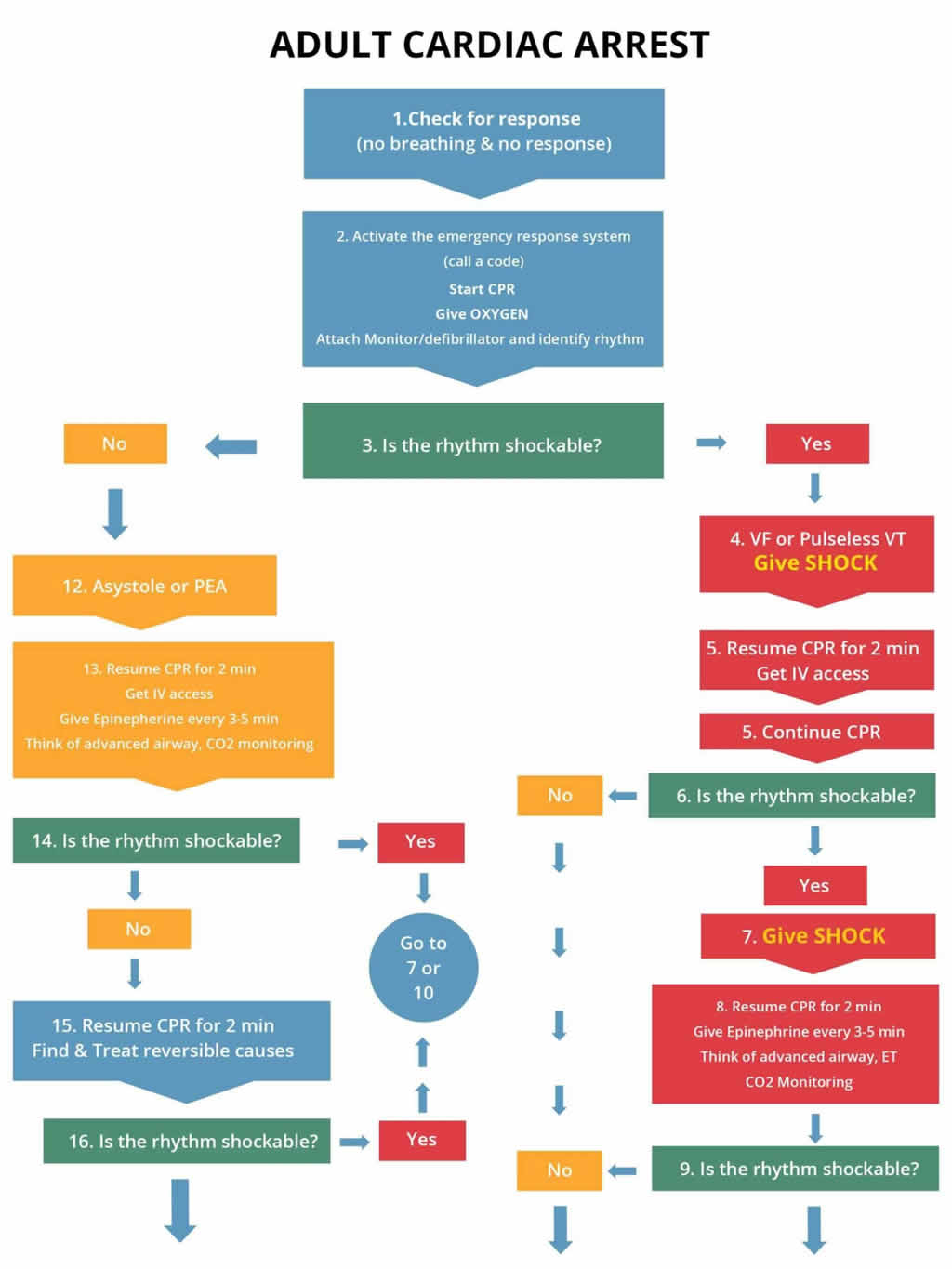
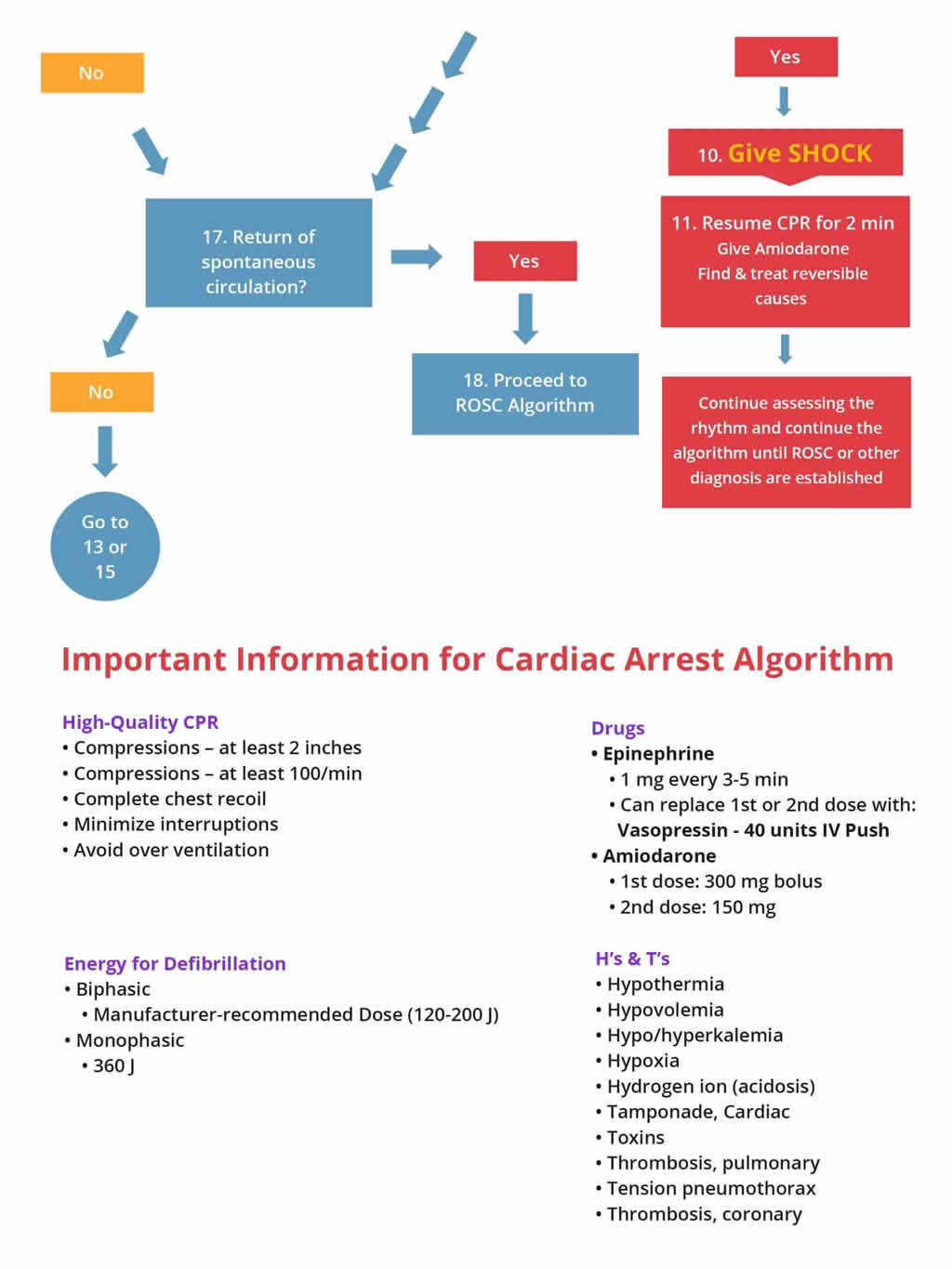
Para garantizar el mejor resultado de la PEA, es vital realizar una RCP ininterrumpida de alta calidad y averiguar rápidamente las causas reversibles.
Los resultados del aprendizaje:
Has completado el Capítulo XI. Ahora deberías poder hacerlo:
- Aplicar el Algoritmo de Parada Cardíaca a la PEA
- Reconocer la PEA en un paciente
- Comprender las H y las T en relación con la PEA/Asistolia
- Comprender los tratamientos utilizados en la PEA