Capítulo 15: Taquicardia inestable
La taquicardia inestable ACLS se produce cuando la frecuencia o el ritmo cardíacos son demasiado rápidos (>100 latidos/min). En casos persistentes, puede provocar hipotensión, insuficiencia cardiaca aguda, dolor torácico y posibles signos de shock. Un aumento de la frecuencia cardiaca hace que se bombee menos sangre a través de los sistemas sistémico y pulmonar. Un flujo sanguíneo bajo hará que llegue menos oxígeno al corazón y al cerebro, y menos oxígeno al corazón puede provocar isquemia e IM. Se habla de taquicardia inestable cuando la frecuencia cardiaca es demasiado rápida, lo que provoca estados y síntomas inestables >150 lpm, que es la presión arterial por minuto. Algunos síntomas pueden ser:
- Hipotensión
- Estado mental alterado
- Choque
- Dolor o molestias en el pecho
- Insuficiencia cardiaca aguda
Los ritmos de taquicardia inestable incluyen:
- Fibrilación auricular
- Aleteo auricular
- SVT
- TV monomórfica
- TV polimórfica
- Taquicardia compleja de tipo incierto
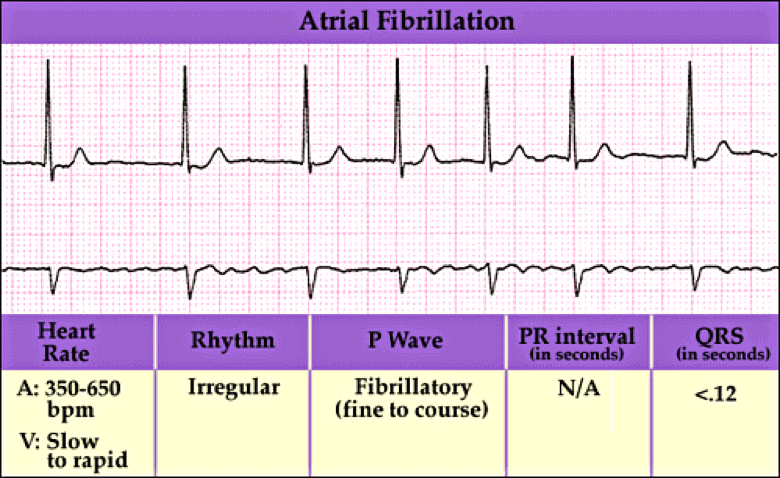
La fibrilación auricular es cuando los latidos del corazón no se producen a los mismos intervalos. Se conoce como temblor de los músculos y afecta a las dos aurículas del corazón.
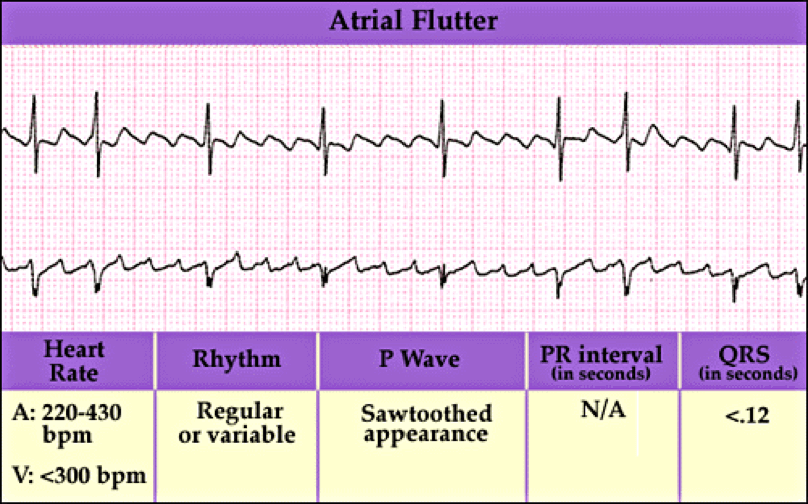
El aleteo auricular es un ritmo cardiaco anormal que provoca latidos irregulares rápidos. Se inicia en la aurícula y puede provocar fibrilación auricular. Suele tener aspecto de «dientes de sierra».
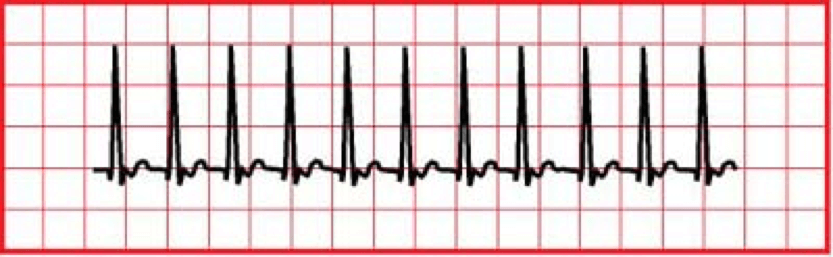
La taquicardia supraventricular (TSV) es un latido rápido y estrecho que se inicia en las aurículas o en el nodo AV.
La TV monomórfica es una frecuencia cardiaca de >150 lpm, pero todos los QRS tienen el mismo aspecto.
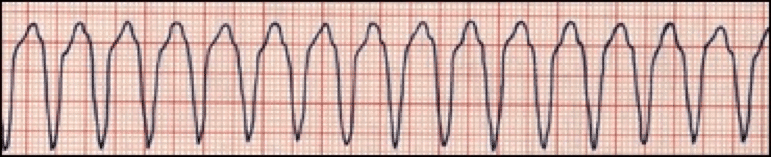
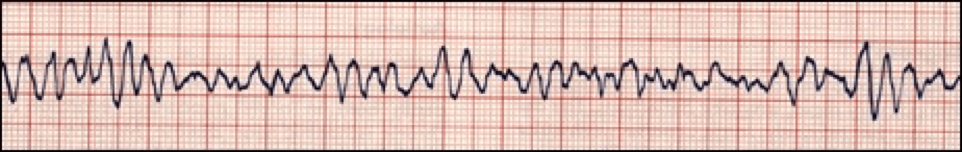
La TV polimórfica se produce cuando diferentes zonas de los ventrículos disparan impulsos rápidos y descoordinados.
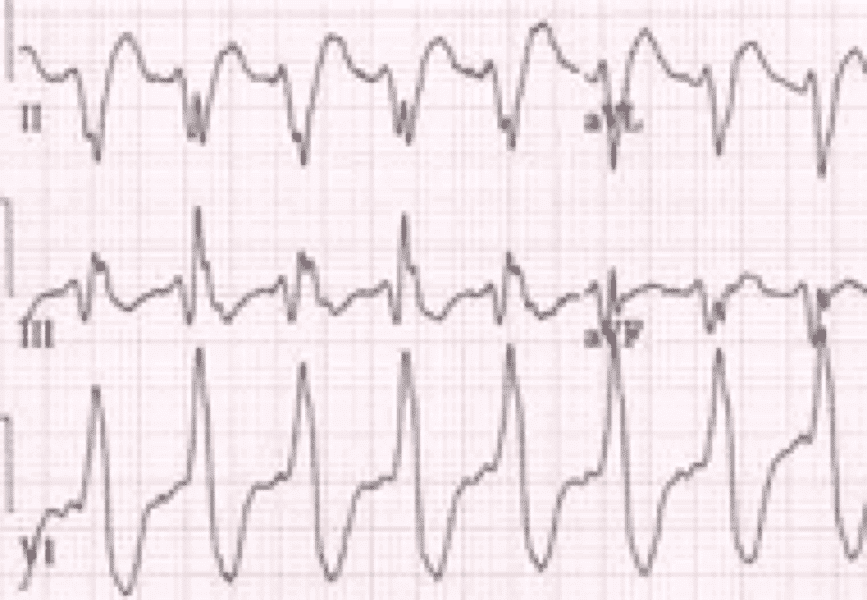
La taquicardia de complejo ancho se debe a una taquicardia ventricular o TSV con complejo QRS ancho (al menos 0,12 segundos).
Escenario: Un paciente de 45 años llega al hospital con dolor torácico y palpitaciones. Mientras la enfermera estaba obteniendo la historia clínica y comprobando las constantes vitales, el paciente se desmaya durante unos minutos.
Evaluación del ritmo de taquicardia inestable:
- Comprueba si responde – Golpea y grita: «¿Estás bien?» y mira el pecho para ver si se mueve. Comprueba el pulso carotídeo y observa que hay pulso y respiración
- Pon al paciente en un monitor e identifica la Taquicardia (>100 latidos/min)
- Llama al médico de guardia
Intervenciones sobre el ritmo de taquicardia inestable:
- Mantén las vías respiratorias
- Ayuda a respirar y administra oxígeno si hay hipoxemia y controla la saturación de O2
- Monitoriza la PA y la FC y realiza un ECG de 12 derivaciones y diagnostica
- Comprueba si hay taquiarritmia persistente
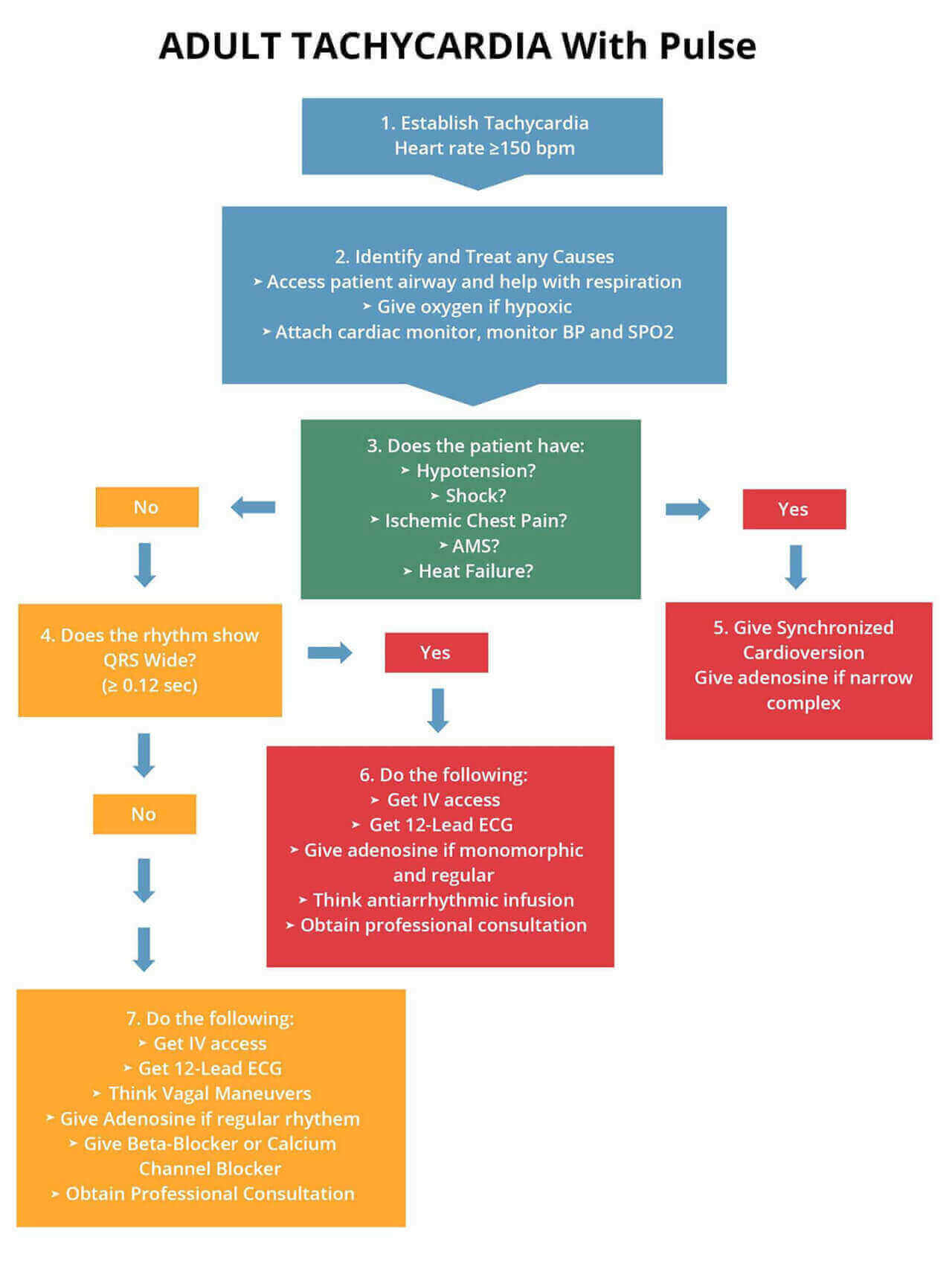
Gestión del Ritmo de Taquicardia Inestable:
- Si la taquiarritmia persistente inicia la cardioversión sincronizada
- Estrecho regular 50-100 J
- Estrecho irregular 120-200 J bifásico y 200 J monofásico
- Ancho regular 100 J
- Amplia dosis de desfibrilación irregular
- Administrar una dosis de Adenosina IV de 6 mg por vía intravenosa rápida con lavado NS y 12 mg para la segunda dosis.
- Si no hay taquiarritmia persistente y si el QRS es ancho ≥12 segundos, entonces obtén un acceso IV y un ECG de 12 derivaciones
- Administrar Adenosina si es monomorfo
- Administrar infusión antiarrítmica (Procainamida, Amiodarona, Sotalol)
- Si no es un QRS ancho irregular, considera maniobras vagales, adenosina, betabloqueantes, antagonistas del calcio
A continuación se presenta un algoritmo que muestra en detalle el tratamiento de la taquicardia inestable:

Cardioversión
La cardioversión sincronizada se utiliza durante la taquicardia inestable, pero puede haber ocasiones en que sea necesario utilizar la cardioversión no sincronizada.
La cardioversión sincronizada debe utilizarse con:
- SVT inestable
- Fibrilación auricular inestable
- Aleteo auricular inestable
- Taquicardia monomorfa regular inestable con pulso
La cardioversión no sincronizada debe utilizarse con:
- Sin pulso
- Cuestiones críticas: el paciente entra en parada cardiaca
- Paciente con TV monomórfica o polimórfica
- Paciente en riesgo de entrar en parada
Energía en julios utilizada durante la cardioversión:
| Ritmo |
Primera dosis (Desfibrilador monofásico) |
| Fibrilación auricular inestable |
200 J |
| TV monomórfica inestable |
100 J |
| Otras TSV inestables, aleteo auricular |
200 J |
| TV polimórfica inestable (forma y frecuencia irregulares) |
Utilízalo como VF con choque de alta energía (360J) |
| Cómo realizar una cardioversión sincronizada |
Anestesia al paciente a menos que esté en parada o inestable
- Enciende el desfibrilador
- Coloca los electrodos al paciente y asegúrate de que el ritmo aparece en el monitor. Coloca las almohadillas adhesivas de electrodos en el paciente
- Pulsa el botón SYNC para pasar al modo sincronizado
- Asegúrate de que los marcadores están en la onda R – esto muestra que el modo de sincronización está activado
- Elige el nivel de energía correcto
- Asegúrate de que todo el mundo está despejado – «¡Apartaos, cargando el desfibrilador!»
- Pulsa el botón de carga
- De nuevo paciente despejado – «¡Todos despejados!»
- Pulsa el botón de choque
- Comprueba el ritmo para ver si sigue habiendo taquicardia. Si la taquicardia es persistente, aumenta lentamente el nivel de energía
- Pulsa de nuevo el botón SYNC para activar el modo de sincronización
|
Resultados del aprendizaje:
Has completado el Capítulo XV. Ahora deberías poder hacerlo:
- Reconocer los tipos de ritmos ECG asociados a la Taquicardia
- Aplica el Algoritmo de la Taquicardia del Adulto en la Taquicardia Inestable
- Comprender los signos y síntomas de la Taquicardia
- Comprender la cardioversión sincronizada y no sincronizada