Capítulo 16: Taquicardia ACLS estable
ACLS Se habla de taquicardia cuando la frecuencia o el ritmo cardíacos son demasiado rápidos (>100 latidos/min). Pueden aplicarse medidas conservadoras a los pacientes con taquicardia estable tras decidir si tienen un complejo QRS estrecho o ancho. El aumento de la frecuencia cardiaca hace que se bombee menos sangre a través de los sistemas sistémico y pulmonar. Un flujo sanguíneo bajo hará que llegue menos oxígeno al corazón y al cerebro. Menos oxígeno en el corazón puede provocar isquemia e IM. En la taquicardia estable, el paciente está estable y no presenta signos ni síntomas significativos.
Los ritmos para la taquicardia estable incluyen:
- Fibrilación auricular
- Aleteo auricular
- Taquicardia sinusal
- Reentrada nodal AV
- SVT
- TV monomórfica
- TV polimórfica
- Taquicardia auricular multifocal
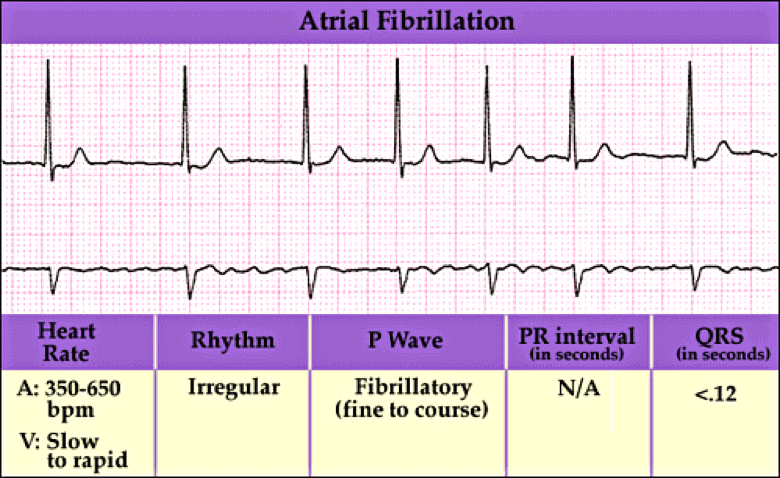
La fibrilación auricular es cuando los latidos del corazón no se producen a los mismos intervalos. Se conoce como temblor de los músculos y afecta a las dos aurículas del corazón.
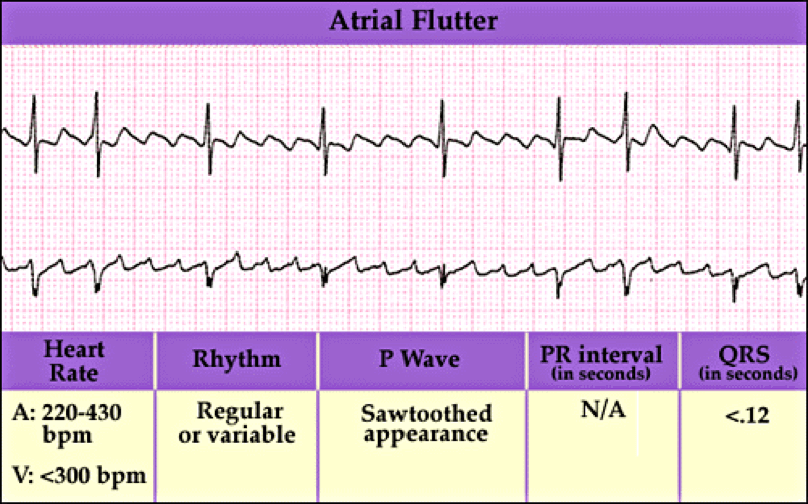
El aleteo auricular es un ritmo cardiaco anormal que provoca latidos irregulares rápidos. Se inicia en la aurícula y puede provocar fibrilación auricular. Suele tener aspecto de «dientes de sierra».
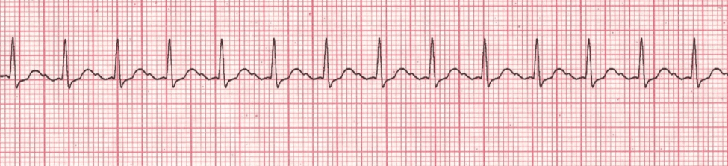
La taquicardia sinusal se produce cuando la frecuencia del impulso del nodo SA es elevada.
La reentrada nodal AV es un ritmo cardiaco que se observa debido al mal funcionamiento del nodo AV. Es el tipo más frecuente de taquicardia supraventricular
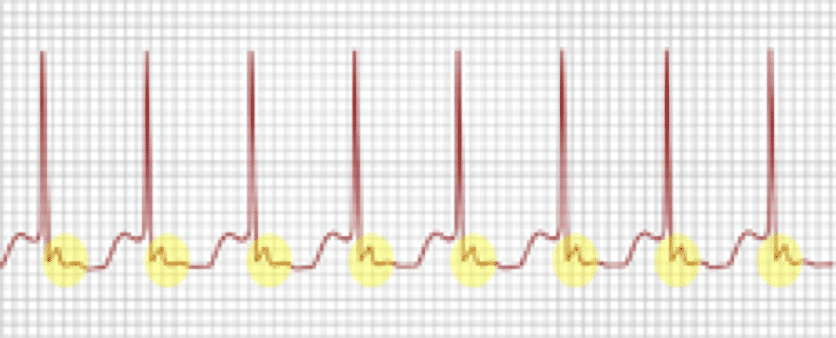
La taquicardia supraventricular (TSV) es un latido rápido y estrecho que se inicia en las aurículas o en el nodo AV.
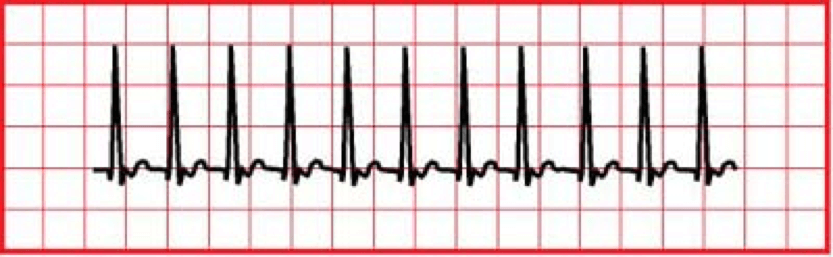
La TV monomórfica es una frecuencia cardiaca de >150 lpm, pero los complejos QRS tienen el mismo aspecto.
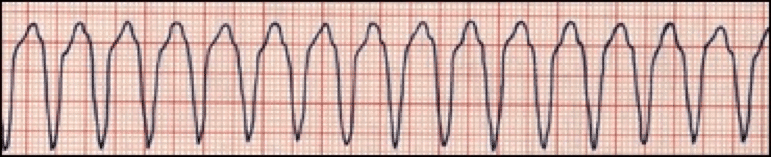
La TV polimórfica se produce cuando diferentes zonas de los ventrículos disparan impulsos rápidos y descoordinados.
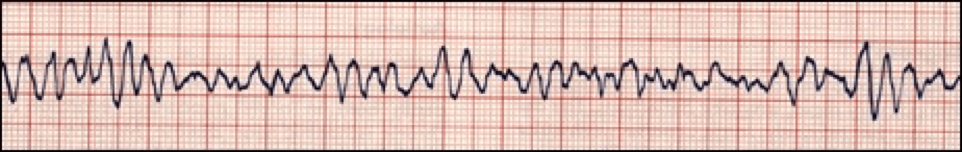
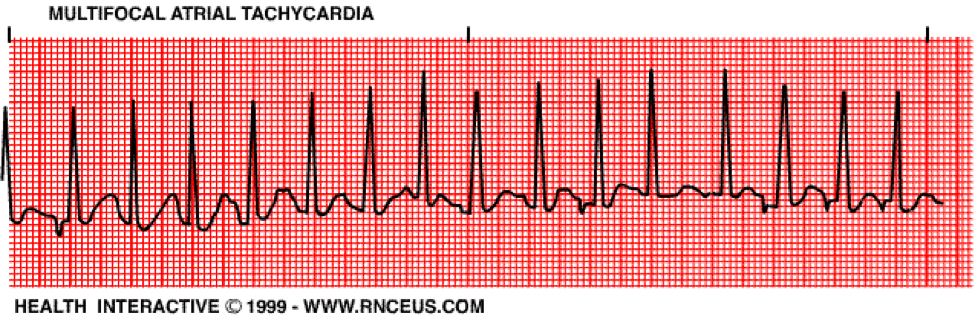
La taquicardia auricular multifocal se produce cuando el ritmo del marcapasos auricular está alterado y hace que la frecuencia ventricular sea superior a 100 lpm. Este ritmo hace que las ondas P difieran en tamaño, forma y dirección.
Escenario: Eres la enfermera de guardia nocturna y una mujer de 40 años se queja de palpitaciones. Menciona que tiene antecedentes de taquicardias recurrentes, y siente que está sufriendo un infarto.
Evaluación de la taquicardia estable:
- El paciente responde y respira
- Conecta al paciente a un monitor e identifica la taquicardia (>100 lpm)
- Llama al médico de guardia
Intervenciones en taquicardia estable:
- Mantén las vías respiratorias si es necesario
- Ayuda a respirar y administra oxígeno si hay hipoxemia y controla la saturación de O2
- Monitoriza la PA y la FC y realiza un ECG de 12 derivaciones y diagnostica
- Comprueba si hay taquiarritmia persistente
Manejo de la Taquicardia Estable:
- Si la taquiarritmia persistente inicia la cardioversión sincronizada
- Estrecho regular 50-100 j
- Estrecho irregular 120-200 J bifásico y 200 J monofásico
- Ancho regular 100 J
- Amplia dosis de desfibrilación irregular
- Administrar una dosis de Adenosina IV de 6 mg por vía intravenosa rápida con lavado NS y 12 mg para la segunda dosis.
- Si no hay taquiarritmia persistente y si el QRS es ancho ≥12 segundos, entonces obtén un acceso IV y un ECG de 12 derivaciones
- Administrar Adenosina si es monomorfo
- Administrar infusión antiarrítmica (Procainamida, Amiodarona, Sotalol)
- Si no es QRS ancho, considera maniobras vagales, adenosina, betabloqueantes, antagonistas del calcio
A continuación se presenta un algoritmo que muestra en detalle el tratamiento de la taquicardia estable.
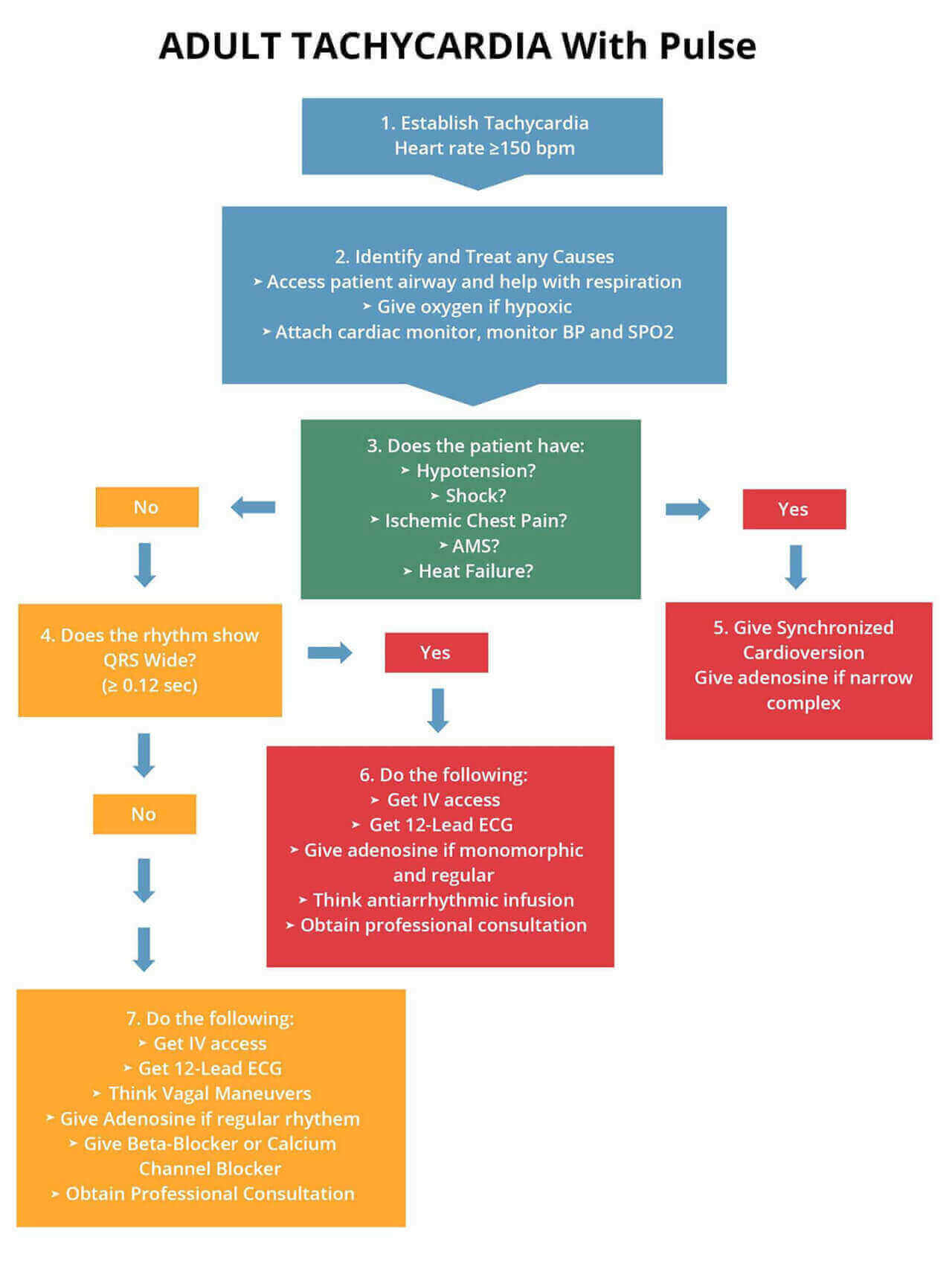

Si un paciente muestra taquicardia estable, no presentará hipotensión, shock, dolor torácico isquémico, EMA o insuficiencia cardiaca. En caso de que el paciente esté estable y tenga un ritmo regular, considera administrar adenosina e intentar hacer maniobras vagales.
Las maniobras vagales y la administración de adenosina son la intervención inicial de primera línea para las taquicardias estables de complejo estrecho. Estas maniobras ponen en marcha los barorreceptores del arco aórtico y de las arterias carótidas internas, lo que provoca la estimulación del nervio Vago, que libera acetilcolina. La acetilcolina reduce la conducción del nódulo AV y eso acaba ralentizando la frecuencia cardiaca.
Tipos de maniobras vagales
- Tos constante y fuerte
- Contener la respiración
- Mordaza
- Sumergir la cara en agua helada
- Presión del seno carotídeo: ejercer una ligera presión sobre el seno carotídeo durante unos 5 segundos
- Maniobra de Valsalva: se trata de una espiración enérgica contra una vía aérea cerrada. Por ejemplo, agacharse como al defecar durante 10 segundos o cerrar la boca/apretar la nariz y soplar como si se hinchara un globo.
Si la TSV regular no se soluciona con adenosina o maniobras vagales, la mejor opción es buscar el consejo de un experto.
Resultados del aprendizaje:
Has completado el Capítulo XVI. Ahora deberías poder hacerlo:
- Reconocer los tipos de ritmos ECG asociados a la Taquicardia
- Aplica el Algoritmo de la Taquicardia del Adulto en Taquicardia Estable
- Comprender las maniobras vagales